Влияние на деменцията върху личността
Когато деменцията се появи в живота на човек, тя има силно влияние върху него и неговия социален кръг. Професионалистите могат да предоставят по-подробна и фокусирана върху индивидуалните нужди грижа, ако истински разберат през какво преминават хората с деменция и техните близки.
Влиянието на деменцията не започва с диагнозата, а много по-рано. „Животът с деменция“ започва на етапа, в който човека усеща нарушения в паметта си, минава през етапа на диагностицирането и стига до опитите на човек да интегрира това състояние в всекидневието си1.
Влияние върху човека с диагноза "деменция"
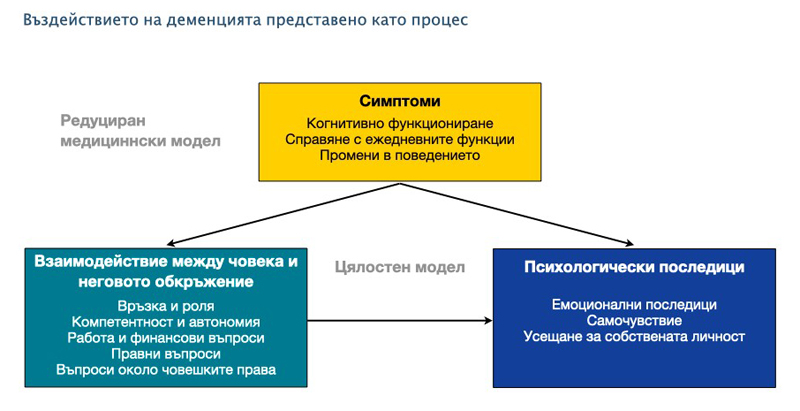
Деменцията има симптоми, които са ясно описани като когнитивен дефицит, поведенчески и психологически симптоми и затруднения при изпълнението на всекидневни задачи. Въпреки това, въздействието обхваща много повече от описаните сфери. Към тази медицинска гледна точка е важно да бъде добавен и чисто личното виждане и преживяване на състоянието деменция:
Какво означава да загубиш когнитивните си умения, да срещаш все повече затруднения в ежедневието си и да преминеш през толкова много промени във всичките си лични взаимоотношения? Какво значи това за индивида и за неговите близки?
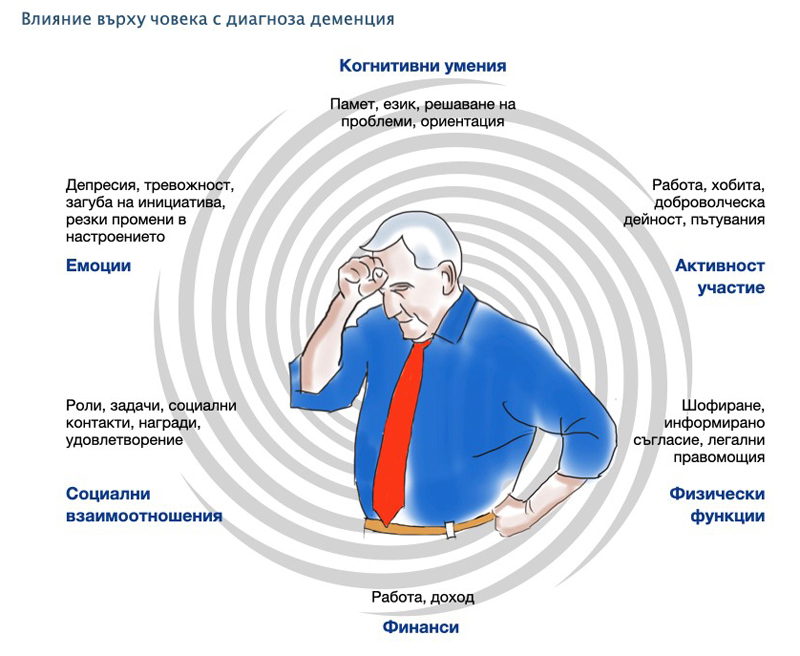
Състоянието деменция води до много различни емоции, които оказват влияние на самочувствието и социалния статус на човека. Компетентността и независимостта намалят, както и чувството за идентичност. Променят се взаимоотношенията, както с близките, така и с по-широкия социален кръг. Голяма част от последствията при тази диагноза обаче, не са в резултат на симптомите, а се случват поради влиянието върху личността на човека и заобикалящите го хора:
-
Промяна във взаимоотношенията и ролите. Когато човек е диагностициран с деменция, ролята му в семейството и работата може да претърпи сериозни промени. Понякога деменцията се появява в етап на живота, в който човекът е все още продуктивен и в активния етап на живота си, но работата невинаги може да бъде променена и адаптирана по начин, по който да отговаря на нуждите и възможностите на човека с деменция. В семейството, взаимоотношенията могат да се променят в резултат на поставяне на човека с деменция в по-пасивна позиция – в позицията на човек, който има нужда от грижи. С напредване на деменцията за индивидът става все по-трудно да взима активно участие в социални занимания и това постепенно води до отказ и социална изолация.
-
Компетентност и независимост. С развитието на когнитивните симптоми, компетентността е в постоянен процес на промени – особено що се отнася до вземане на решения и предоставяне на съгласие. Способността човек да взима решения за себе си стои в основата на независимостта2. Един ден човекът е способен да ходи на работа, да кара кола и да се грижи за себе си. На следващия, единствено заради поставената диагноза, семейството и професионалистите се опитват да намалят активното участие в живота на човека с деменция. От етична гледна точка е важно да се намери баланс между независимостта на човека, живеещ с деменция ипредпазването му от рискови ситуации3.
-
Работа и финанси. Деменцията може да направи справянето с професионалните задачи трудно. За съжаление, работодателите, които са запознати с деменцията и са добре настроени към нея, са малко. В резултат малко хора остават на работното си място след като им бъде поставена диагнозата. Загубата на работа и доходи са често последствие, а освен това, често финансовата подкрепа от държавата е минимална.
-
Правни аспекти. В някои случаи, в късните етапи на деменцията, семейството, което се грижи за човека с деменция, може да реши да наложи ограничения на легалните права, свързани с вземането решения относно финанси, здравеопазване и шофиране. Макар целта да е предпазване на човека, това може да повлияе на чувството му за компетентност, самочувствието му и неговото достойнство.
-
Човешки права. Важна тема, върху която е необходимо да се фокусираме като професионалисти, работещи с хора с деменция, са човешките права. Твърде голям процент от грижите за хора с деменция са били пример за отказ от основни човешки права. Хората с деменция се сблъскват с дехуманизация (спират да бъдат възприемани като хора) в резултат на възприемането на деменцията като състояние строго третирано с медикаменти. Това възприятие е довело до маргинализацията на много хора с деменция и техните болногледачи по отношение на начините на лечение. Медицинската експертиза е създала у диагностицираните едно състояние на безпомощност и постоянно очакване на лечение. Време е за промени, като започнем с обръщане на внимание върху начина на лечение и вслушване в това, което хората с деменция имат да кажат4.
-
Емоционални последствия. Когато се сблъскват с първите си затруднения, реакциите могат да включват отказ/неприемане нат настъпилите промени, извинения, алтернативни обяснение, подозрения, несигурност и междуличностно напрежение. Диагнозата може да доведе до шок, скръб и яд. Знаейки за развитието на заболяването, може да се появи страх относно бъдещето. Понякога хората отричат диагнозата и отказват да приемат, че това е истина. В някои от случаите, след период на объркване, диагнозата всъщност носи известно облекчение, защото вече това, което се случва с него, вече има име. Поставянето на тази диагноза може да доведе до по-сериозни състояние като депресия и тревожност. Въпреки че деменцията води до множество негативни емоции, хората използват емоционално ориентирани стратегии за справяне със съпътстващите я предизвикателства5.
-
Намалено самочувствие. Деменцията може да доведе до чувство на несигурност в ситуации, в които симптомите създават затруднения. Хората с деменция могат да загубят своето самочувствие и вяра в собствената си преценка. Все още продължава да има стигма около това състояние и това може да доведе до чувство на срам и вина. Хората чувстват, че другите ще се отнасят с тях по различен начин заради тяхната диагноза.
-
Чувство за идентичност. Автобиографичната памет (паметта за лични преживявания) позволява на хората да изградят идея за това кои са те и да създадат своята лична история на живота. Упадъкът на тази способност, което се наблюдава при болестта на Алцхаймер, може да доведе до нарушено чувство за идентичност6. За хората с деменция влиянието на симптомите върху техните дейности, участието и идентичността, както и последвалатанеобходимост от грижа са по-важни от самите увреждания7. Тоест фокусът върху рехабилитационните стратегии трябва да бъде въздействието на увреждането, а не самото увреждане.
Как да подкрепим човек с деменция като професионалисти
-
Промяна във взаимоотношенията и ролите. Психологическото консултиране – индивидуално или семейно, може да помогне на човека да свикне с промените в ролите и взаимоотношенията си и да намери нова задоволителна позиция в различните сфери в живота си.
-
Компетентност и независимост. Важно е да подкрепяме човека с деменция да извършва дейностите, които иска и на които е способен, както в работното си място, така и в дома. Не трябва всички действия да бъдат отбягвани заради диагнозата. В отговор на намалената компетентност трябва да се фокусираме върху останалите качества и постижения, като подпомагаме и окуражаваме провеждането на смислени и значими за човека занимания. Важно е да избягваме критичното поведение и покровителстването. Трудотерапевтът би могъл да бъде голяма подкрепа в този аспект.
-
Работа и финанси. Запознаване на мениджърите с деменцията в по-голяма дълбочина би могло да помогне за продължаването на работата след диагнозата. Намаляване на работните часове, промяна в позицията или преместване на по-тихо работно място са полезни стратегии при справяне със ситуацията. Социалният работник би могъл да препоръча източници на финансова помощ в случаи, в които човекът не може да продължи да работи.
-
Правни аспекти. Правните мерки не е задължително да имат само ограничаваща функция. Те могат да оказват подпомагане при взимането на решения, ако има установени на усъвършенствани директиви. Социалният работник (работещ заедно с адвокат) би могъл да препоръча начини за легална подкрепа на човека с деменция без това да повлиява на неговото достойнство.
-
Човешки права. Важно е да осъзнаем, че всеки човек е ценен и заслужава уважение, без значение дали е с или без поставена диагноза. Понякога хората с деменция не могат напълно да осъзнаят диагнозата си заради нарастващия когнитивен дефицит. Това обаче не означава, че не могат да осъзнаят, когато някой се отнася неуважително към тях.
-
Емоционални последствия. Трябва да се опитаме да разберем как се чувства човека с деменция. Без значение каква е ролята ни в живота му – този, който му поставя диагноза или този, който полага грижи за него, ние трябва да уважаваме и изслушваме неговите преживявания и емоции. Препоръчва се и допълнителна подкрепа. Индивидуална психотерапия или групова психотерапия могат да помогнат на човекът да приеме диагнозата си и да се справи по-лесно с нейното влияние върху живота му.
-
Намалено самочувствие. Всеки професионалист трябва да е наясно с чувството на несигурност последвало след диагнозата и цялостното влияние на деменцията върху самочувствието. Има няколко важни стъпки, които всеки професионалист трябва да включи в подхода си, за да осигури една чувствителна среда: Да не говори на човека като на дете и да не го включва в детски занимания; Всеки професионалист трябва да бъде напълно наясно с чувството на несигурност. Трябва да бъдат избрани занимания, които отговарят на възрастта на човека и го карат да се чувства полезен; Трябва да бъде преценена сложността на заниманията и да се изразява подкрепа даже и при по-малките/незначителни постижения.
-
Чувство за самоличност. Персонализираното лечение може да помогне за запазване на чувството за индивидуалност и идентичност у човека като се наблегне на трениране на автобиографичната памет и нефармацевтични терапии.
Разбирането на функциите на другите професионалисти и тяхната сфера на компетентност може да помогне, когато искате да насочите човека към правилния вид специалист.
Виж още: Подраздел „Разкриване“ , „Подкрепа на болногледачите“, „Комуникация“
Влияние върху членовете на семейството и натоварване на болногледача
Когато някой близък е диагностициран с деменция, членовете на семейството могат да преминат през различни промени в своя живот. Освен, че това е силно емоционален момент, членовете на семейството трябва и да възприемат новите си роли на хора, полагащи специална грижа към своя близък. Това преживяване може да бъде положително, но в чести случаи е негативно – със силно чувство на тежест, социална изолация, последвана от физически и финансови проблеми.
Промяната в ролите, очакванията и отговорностите, както и появата на нови, непознати занимания може да доведе до напрежение в семейството и те да са в пълен конфликт с предишната им роля и задачи. Често семействата се налага да се справят с това предизвикателство сами, без да им е оказана помощ от обществото, в което живеят. Мнозинството от болногледачи са жени. Доста често съпруга или дете са основния болногледач, докато останалите членове на семейството оказват помощ по друг начин. Решението да се грижиш за свой близък може да е продиктувано от любов, но често е и резултат от чувство за дълг или на натиск от семейството и обществото. Главните проблеми, свързани с грижата, са загубата на мотивация и откъсване от човека с деменция8.
Натоварване/Тежест е „степента, до която болногледачът възприема, че грижата вреди върху неговото емоционално, социално, финансово, физическо и духовно функциониране“9. Рискови фактори, които влияят на лошото състояние на болногледача, включват женски пол, лични здравословни проблеми и негативни социални контакти. Един от главните източници на стрес за болногледачите и близките са поведенческите и психологически симптоми на деменцията – като депресията е определена като най-стресираща, следвана от тревожността, агресията и апатията10.

-
Емоционално влияние. Някои от членовете на семейството могат да чувстват вина, породена от различни причини – прекалено късно диагностициране, срам от поведението на близкия им, нежеланието да се грижат за него. Много често срамът произтича от изпращането на близкия в място за специализирана грижа, вместо той да остане в дома. Чувство на гняв и неудовлетвореност са също често срещани, в резултат на поведението на техния близък. Диагнозата означава, че семейството постепенно започва да загубват своя близък, макар и той да изглежда по същия начин и да може да запази част от характера си. Този тип загуба се нарича още „нееднозначна загуба“ и може да бъде особено тежка за справяне. Периодът за скърбене е строго индивидуален и всеки човек усеща тъгата по различен начин в различните етапи. Във всеки един момент психологическа консултация би могла да подкрепи и да помогне на членовете на семейството.
-
Промени във взаимоотношенията. Промяната във взаимоотношенията може да бъде по-болезнена за близкия, отколкото за човека с деменция. Деменцията може да окаже особено влияние върху брачните взаимоотношения, например по-малко общи занимания, липса на емоционална подкрепа, намалена комуникация11. С времето, в случаите, в които брачният партньор полага грижи, той започва да се чувства по-сам. Съпругът/съпругата вече не могат да разчитат на своя партньор и да споделят като на приятел. Емоционалната и физическа интимност също е нарушена и често напълно загубена, макар и за много двойки физическата интимност да продължава и да остава главен източник на комфорт и удоволствие12. В случаите, в които пък децата са тези, полагащи грижи, те разменят ролите със своите родители. Необходимостта от грижа може да повлияе на тяхното личностно развитие и развитието на собствените социални взаимоотношения12.
-
Социално влияние. Хората, които приемат ролята на болногледач, в повечето случаи имат по-малък социален кръг от останалите членове на семейството и с времето външната подкрепа намалява13. Често болногледачите напускат работа, намалят останалите си социални занимания и дори пренебрегват собственото си здравословно състояние, за да могат да са напълно фокусирани върху близкия им с деменция и грижата за него. Болногледачите понасят загуба на време – време, което е можело да бъде отделено на работа или на хобита, но не е – тоест идва с цена (след като времето, което е могло да бъде прекарано в работа е прекарано в грижа за човек с деменция, за която те не са получили никаква компенсация).
-
Психическо и физическо здраве. Много болногледачи са в риск от развиване на тревожност, депресия и чувство на безпомощност и изолация, свързани със самото им преживяване като болногледачи14. Депресираните хора, полагащи грижа, отбелязват по-високи резултати за натоварване и суицидни мисли15,16. Проучвания сочат, че членовете на семейството, които полагат грижи за близък с деменция имат по-висока вероятност от напълняване17, сърдечно-съдови болести18, хипертония и проблеми със съня19,20.
-
Позитивните аспекти на грижата за близък с деменция. Макар и тежко и сложно изживяване, ролята на болногледач има и своите положителни страни21. Те включват духовен и личностен растеж, сближаване, споделяне на занимания и заздравяване на връзката с диагностицирания, увеличение на вярата и чувството за постижение, повишена компетентност. Болногледачи, които не определят задълженията си като стресиращи, които са намерили смисъл и полза от преживяването, както и повече ресурси, с които да се справят, имат по-ниски нива на депресия и по-високи нива на удовлетворение22.
Как да подкрепяш семейството и диагностицирания с деменция като професионалист
-
Работи заедно със семейството. Справянето с човек с деменция изисква подробен план, които изисква комуникация между лекарите, здравните специалисти и семейството. Професионалистите могат значително да улеснят грижите на семейството и да намалят въздействието на деменцията върху болногледачите.
-
Предоставяй информация, общувай и обяснявай. Липсата на информация може да има негативен ефект върху семейството, което не може да разбере и осмисли диагнозата, симптомите й и възможностите за справяне с нея.
-
Предлагай подкрепа. Някои болногледачи са особено уязвими към негативните ефекти и затова те трябва да бъдат предварително формулирани и обяснени начини за справяне с тях – психологически курс, курс за комуникационни умения и справяне със стресови ситуации и т.н.23.
-
Имай предвид, че въздействието на деменцията върху болногледача може да бъде сериозна бариера при приемането на помощ. Препоръките и предложенията, дадени от социален работник и усилията на трудовия терапевт да обучи болногледача могат да останат незабелязани и да не сработят поради психологически бариери.
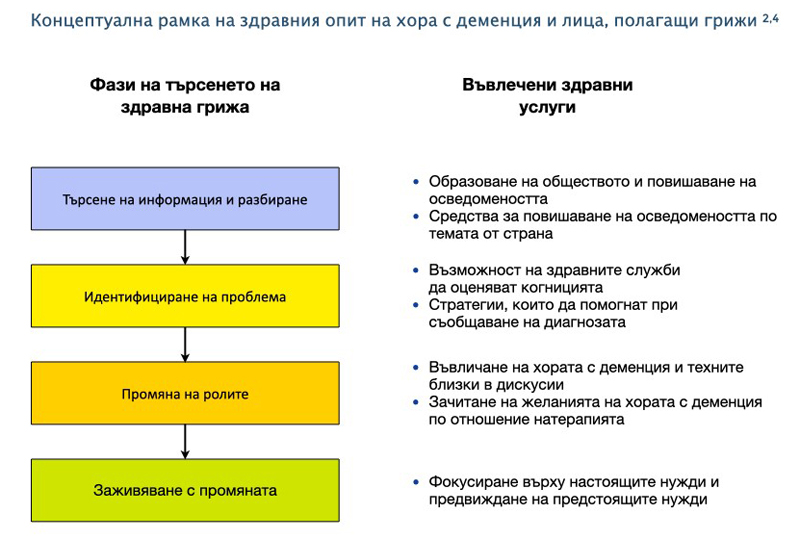
Преживяванията на хората с деменция и техните близки са пример за множеството възможности за развитие и подобрение на професионалната грижа чрез създаването на различни стъпки в системата от грижи, в които специалисти от различни сфери комуникират помежду си. Илюстрацията долу показва възможностите за подобрение24.
|
Пример
Наскоро Петър е бил диагностициран с деменция. Той изпитва страх относно това, което ще се случи с него и че няма да може да изразява какво иска и да взема решения сам за себе си. Заедно с общинския социален работник и правния отдел, той изготвя документ относно предпочитанията си, с който близките му в последствие да могат да се съобразят.
Георги изпитва затруднения в работата си в банката, заради нарастващите му проблеми с вниманието и работната му памет. След разговор със своя супервайзър, той е преместен на по-тихо място, графикът му е променен и с времето е преместен на работна позиция с по-малко задължения.
Светла се чувства пренатоварена в новата си роля на болногледач на майка си. Освен чисто емоционалния аспект, тя е изпълнена с несигурност и объркване поради липсата на информация. Специалист й обяснява по-подробно диагнозата и я насочва към групово консултиране за хора с деменция и техните близки. Там тя получава професионална подкрепа. Това й помага и я насърчава да продължи с грижите.
|
Бележки и допълнителни материали за четене
-
Steeman E, de Casterlé BD, Godderis J, Grypdonck M. Living with early-stage dementia: A review of qualitative studies. J Adv Nurs. 2006;54(6):722-738. doi:10.1111/j.1365-2648.2006.03874.x
-
Hegde S, Ellajosyula R. Capacity issues and decision-making in dementia. Ann Indian Acad Neurol. 2016;19(Suppl 1):S34-S39. doi:10.4103/0972-2327.192890
-
Nys H, Raeymaekers P, Gombault B, Rauws G. Rights, anutonomy and dignity of people with Dementia. https://webgate.ec.europa.eu/chafea_pdb/assets/files/pdb/20102201/20102201_d7-01_en_ps.pdf. Accessed August 15, 2019.
-
Camp CJ. Denial of Human Rights: We Must Change the Paradigm of Dementia Care. Clin Gerontol. 2019;42(3):221-223. doi:10.1080/07317115.2019.1591056
-
De Boer M. E., C M. P. M. Hertogh, R. M. Dröes, I. I. Riphage, C. Jonker, J. A. Eefsting (2007) Suffering from dementia - the patient`s perspective: a review of the literature. Int Psychogeriatr 19: 1021-1039
-
El Haj M, Antoine P, Nandrino JL, Kapogiannis D. Autobiographical memory decline in Alzheimer’s disease, a theoretical and clinical overview. Ageing Res Rev. 2015;23(Pt B):183-192. doi:10.1016/j.arr.2015.07.001
-
Górska S, Forsyth K, Maciver D. Living With Dementia: A Meta-synthesis of Qualitative Research on the Lived Experience. Gerontologist. 2018;58(3):e180-e196. doi:10.1093/geront/gnw195
-
Thomas P, Chantoin-Merlet S, Hazif-Thomas C, et al. Complaints of informal caregivers providing home care for dementia patients: The Pixel study. Int J Geriatr Psychiatry. 2002;17(11):1034-1047. doi:10.1002/gps.746
-
20. Zarit SH, Todd PA, Zarit JM. Subjective burden of husbands and wives as caregivers: A longitudinal study. Gerontologist. 1986;26(3):260-266. doi:10.1093/geront/26.3.260
-
Feast A, Moniz-Cook E, Stoner C, Charlesworth G, Orrell M. A systematic review of the relationship between behavioral and psychological symptoms (BPSD) and caregiver well-being. Int Psychogeriatr. 2016;28(11):1761-1774. doi:10.1017/S1041610216000922
-
Baikie E. The impact of dementia on marital relationships. Sexual and Relationship Therapy. 2002;17(3):289-299. doi:10.1080/14681990220149095
-
Banovic S, Belejanska D, Boban M, Brandoburova P, Cucik M, Krakovska S, Kučuk O, Mehrabian S, Popovic Kostic S, Licata A, Radulovic L, Riedl L, Sinanovic O, Stefanova E, Traykov L, Tudose C, Kurz A. Interprofessional management of dementia. A workbook produced by dementia experts in the Danube Region. 2018.
-
Schofield H, Bloch S. Family Caregivers: Disability, Illness and Ageing. Allen & Unwin; 1998.
-
Brodaty H, Donkin M. Family caregivers of people with dementia. Dialogues Clin Neurosci. 2009;11(2):217-228.
-
O’Dwyer ST, Moyle W, Zimmer-Gembeck M, De Leo D. Suicidal ideation in family carers of people with dementia. Aging Ment Health. 2016;20(2):222-230. doi:10.1080/13607863.2015.1063109
-
Vitaliano PP, Zhang J, Young HM, Caswell LW, Scanlan JM, Echeverria D. Depressed Mood Mediates Decline in Cognitive Processing Speed in Caregivers. Gerontologist. 2009;49(1):12-22. doi:10.1093/geront/gnp004
-
Vitaliano PP, Russo J, Scanlan JM, Greeno CG. Weight changes in caregivers of Alzheimer’s care recipients: Psychobehavioral predictors. Psychol Aging. 1996;11(1):155-163.
-
Mausbach BT, Patterson TL, Rabinowitz YG, Grant I, Schulz R. Depression and distress predict time to cardiovascular disease in dementia caregivers. Health Psychol. 2007;26(5):539-544. doi:10.1037/0278-6133.26.5.539
-
Kim H, Rose K. Sleep disturbances in family caregivers: An overview of the state of the science. Arch Psychiatr Nurs. 2011;25(6):456-468. doi:10.1016/j.apnu.2011.02.007
-
Peng H-L, Chang Y-P. Sleep disturbance in family caregivers of individuals with dementia: A review of the literature. Perspect Psychiatr Care. 2013;49(2):135-146. doi:10.1111/ppc.12005
-
Sanders S. Is the glass half empty or full? Reflections on strain and gain in cargivers of individuals with Alzheimer’s disease. Soc Work Health Care. 2005;40(3):57-73. doi:10.1300/J010v40n03_04
-
Haley WE, LaMonde LA, Han B, Burton AM, Schonwetter R. Predictors of depression and life satisfaction among spousal caregivers in hospice: Application of a stress process model. J Palliat Med. 2003;6(2):215-224. doi:10.1089/109662103764978461
-
Piersol CV, Canton K, Connor SE, Giller I, Lipman S, Sager S. Effectiveness of Interventions for Caregivers of People With Alzheimer’s Disease and Related Major Neurocognitive Disorders: A Systematic Review. Am J Occup Ther. 2017;71(5):7105180020p1-7105180020p10. doi:10.5014/ajot.2017.027581
Prorok JC, Horgan S, Seitz DP. Health care experiences of people with dementia and their caregivers: A meta- ethnographic analysis of qualitative studies. CMAJ. 2013;185(14):E669-E680. doi:10.1503/cmaj.121795
Качеството на живот на хората с деменция
Качеството на живота е концепция, съдържаща в себе си различни психологически, социални и физически фактори. Основните фактори са свързани с активността, участието в различни занимания и независимост, поддържане на социални контакти и цялостно физическо и психическо благосъстояние. Качеството на живота се определя по оценката на човека относно различните компоненти в живота му1.
Има няколко ключови фактори, повлияващи качеството на живота на хората с деменция. Депресията и тревожността са негативно обвързани с качеството на живота на диагностицираните. Силна връзка с болногледача и позитивен поглед към света и себе си са променливите, които оказват позитивно влияние върху оценката2. Способността за изпълнение на всекидневните занимания влияе върху самооценката и на човека с деменция, и на грижещия се за него (особено в етапа на Умерена деменция)4. Възрастта, сериозността на когнитивните нарушения, степента на образованост и социо-икономическия статус нямат влияние върху оценката за качеството на живот в ранните стадии на деменцията2.
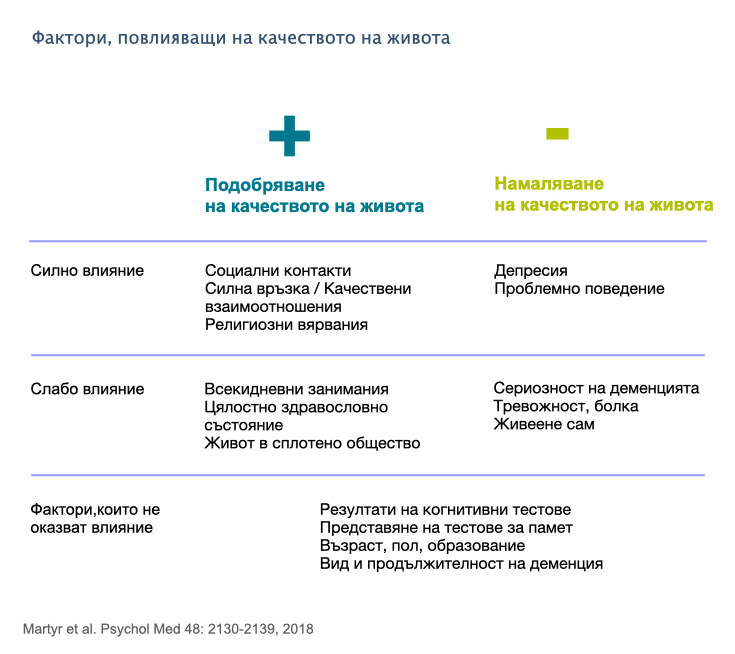
Няколко от гореспоменатите фактори, свързани с качеството на живота на човек с деменция, са податливи на промяна/интервенции. Преди всичко, способността да правиш неща и да имаш принос в домакинството и обществото са по-важни неща за хората с деменция от самите симптоми на състоянието. Обвързването със занимания е начин за справяне със самотата, запазването на интерес и рутина и повишаване на социалните взаимоотношения, създавайки чувство за независимост. Умението да си активен и да си част от нещо е една от най-главните нужди на хората с деменция и е ключова за запазването на един качествен живот6.
Прочети повече за интервенции за подобряване на качеството на живота в подраздел „Нефармацевтични интервенции“
Измерване на влиянието на деменцията
Важно е да бъде измерена до каква степен грижата е в тежест на болногледача , за да може да бъда предоставена адекватна намеса и помощ. A Burden Scale for Family Caregivers (Скала на тежесттана натоварванепри болногледачи от семейството) може да бъде намерена на няколко езика и безплатно свалена (http://www.caregiver- burden.eu). Своевременна реакция и разбиране на проблемите на болногледачите и предоставянето на достъп до информация и подкрепа може да улесни и да намали нивото на стрес, което те изживяват7.
Alzheimer´s Disease Related Quality of Life – Revised (Качество на Живота при Болест на Алцхаймер – Ревизирано) - скалатае създадена с идеята да оценява качеството на живота на хора с Алцхаймер, с фокус върху тяхното здравословно състояние. Оценката е базирана на преценката на болногледачите и професионалистите, работещи с пациента. Този въпросник може да бъде свален на няколко езика (https://eprovide.mapi-trust.org/instruments/alzheimer-s-disease-related-quality-of-life).
Бележки и допълнителни материали за четене
-
Brod M, Stewart AL, Sands L, Walton P. Conceptualization and measurement of quality of life in dementia: The dementia quality of life instrument (DQoL). Gerontologist. 1999;39(1):25-35. doi:10.1093/geront/39.1.25
-
Woods RT, Nelis SM, Martyr A, et al. What contributes to a good quality of life in early dementia? Awareness and the QoL-AD: a cross-sectional study. Health Qual Life Outcomes. 2014;12:94. doi:10.1186/1477-7525-12-94
-
Nelis SM, Wu Y-T, Matthews FE, et al. The impact of co-morbidity on the quality of life of people with dementia: Findings from the IDEAL study. Age Ageing. 2019;48(3):361-367. doi:10.1093/ageing/afy155
-
Giebel CM, Sutcliffe C, Challis D. Activities of daily living and quality of life across different stages of dementia: A UK study. Aging Ment Health. 2015;19(1):63-71. doi:10.1080/13607863.2014.915920
-
Martyr A, Nelis SM, Quinn C, et al. Living well with dementia: A systematic review and correlational meta-analysis of factors associated with quality of life, well-being and life satisfaction in people with dementia. Psychol Med. 2018;48(13):2130-2139. doi:10.1017/S0033291718000405
-
Górska S, Forsyth K, Maciver D. Living With Dementia: A Meta-synthesis of Qualitative Research on the Lived Experience. Gerontologist. 2018;58(3):e180-e196. doi:10.1093/geront/gnw195
-
Bruce DG, Paterson A. Barriers to community support for the dementia carer: A qualitative study. Int J Geriatr Psychiatry. 2000;15(5):451-457.
|